Показания. Данная операция дает возможность хирургу оказать воздействие на рубец, на сетку и книжку и провести в них лечебные манипуляции. Руменотомия показана и эффективна при чрезмерном переполнении (завалах) рубца, закупорке книжки трудно переваримыми кормами, пенистой тимпании, а также при травматическом ретикулите, ретикулоперитоните и даже ретикулоперикардите.
Оперативное вмешательство является единственно правильным методом, особенно при свежих и клинически ясных травматических поражениях преджелудков; животные хорошо переносят операцию и в период стельности.
В хронических случаях травматического ретикулита и ретикулоперитонита, сопровождающихся значительными необратимыми органическими изменениями, руменотомия зачастую не дает желаемого лечебного результата.
В настоящее время, когда разработаны методы анестезии, профилактики инфекции, а также способы лапаротомии, фиксации рубца, эта операция стала вполне доступна и выполнима не только в условиях стационара, но и непосредственно в животноводческих фермах.
Для подготовки животного при возможности назначают голодную диету на 24…36 ч, в необходимых случаях руменотомию проводят без предварительного голодания.
Фиксация. Фиксируют животных в положении стоя. Лишь тяжелобольных коров или беспокойных быков фиксируют в боковом положении. П. А. Алексеев (1955) указывает, что в производственных условиях при подготовке операционного поля можно ограничиться коротким выстриганием волос, отказ от бритья не оказывает влияния на результат.
Анестезиологическая защита. Для анестезии боковой брюшной стенки выполняют паралюмбальную анестезию по И. И. Магде (иногда дополнительно проводят инфильтрационную анестезию 0,5…1%-ным раствором новокаина по линии разреза) или по Б. А. Башкирову. У беспокойных животных местную анстезию сочетают с нейролептанальгезией.
Техника операции. Руминотомию выполняют в несколько этапов.
Оперативные доступы к рубцу. В настоящее время наиболее часто используют косовертикальный разрез брюшной стенки в левой голодной ямке (по И. И. Магде).
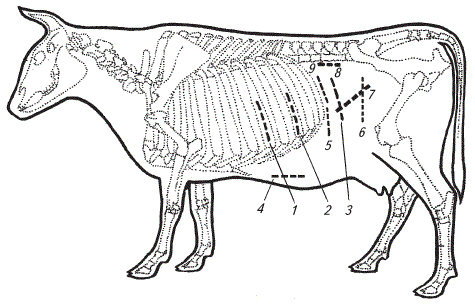
Оперативные доступы к рубцу: 1 — с резекцией части IX ребра по С. Г. Ельцову; 2 — с резекцией части XI ребра по Х. Кубицу; 3 — по П. П. Герцену; 4 — по М. А. Мальцеву; 5 — по Н. А. Азбукину; 6 — вертикальный; 7 — по ходу волокон косой внутренней мышцы живота; 8 — по В. Блендингеру и И. Хану; 9 — по И. И. Магде
При этом кожу и все слои брюшной стенки рассекают параллельно последнему ребру, отступив от него на 5…7 см каудальнее и на ширину ладони вентральнее свободных концов поперечно-реберных отростков поясничных позвонков. Длина разреза обычно не превышает 18…20 см.
После рассечения кожи изолируют рану, прикрепляя клеенку к краям кожного разреза. Затем послойно рассекают все слои брюшной стенки, вплоть до брюшины. Брюшину предварительно захватывают хирургическим пинцетом в складку, которую рассекают ножницами. Кровотечение обычно незначительное. Этот оперативный доступ проверен и хорошо оправдал себя в клинической практике.
Выполняя разрез брюшной стенки по Н. А. Азбукину (1941), рассекают все ткани, отступив на 5…6 см от последнего ребра и на 20…22 см книзу от наружного края поперечно-реберного отростка I поясничного позвонка. Это дает возможность свободнее проникнуть рукой в сетку.
Почти аналогичный вертикальный разрез с хорошим результатом на значительном клиническом материале использовали X. Д. Джаилов (1958) и П. П. Герцен (1961).
Другие доступы из-за недостатков не получили распространения в клинической практике (ухудшается течение раневого процесса в послеоперационный период, пересекаются первые поясничные нервы и разрезается в поперечном направлении внутренний косой мускул живота — образуются карманы, требуются дополнительные инструменты, затрудняется выведение рубца, возникает хронический остеомиелит, загрязнение раны, послеоперационные грыжи).
Исследование внутренних органов и прилегающей к ним брюшины. Сразу же после окончания лапаротомии необходимо исследовать доступные органы брюшной полости и в первую очередь селезенку, лежащую на левой стороне рубца, и брюшину.
Согласно клиническим наблюдениям (А. А. Веллер, П. А. Алексеев, Б. А. Башкиров, П. И. Панкрев, 1961), указанное исследование, осуществляемое до вскрытия рубца, имеет весьма важное диагностическое и прогностическое значение. Его выполняют рукой, введенной через рану в брюшную полость. Пальпируя брюшину и внутренние органы, удается установить наличие или отсутствие спаек, изменений печени, селезенки, а также определить характер патологических изменений.
Фиксация рубца и изоляция раны брюшной стенки. Это наиболее важный и ответственный этап. Способов много, наиболее применимые описаны ниже.
Если рубец фиксируют по И. И. Магде (1952), то после лапаротомии оперирующий хирург вводит руку в брюшную полость и, продвигая ее как можно дальше в каудальном направлении, захватывает стенку дорсального полумешка рубца и выводит ее в рану. Затем на уровне верхнего угла кожной раны рассекают стенку рубца и приступают к фиксации его. По И. И. Магде, фиксация рубца может быть выполнена к коже или резине. Края раны рубца растягивают крючками и крепят к специальной резиновой прокладке. Ее готовят из прямоугольного куска резины размером 40 х 40 см и толщиной 5…7 мм. В центре его вырезают овальное отверстие 18×9 см, на углах крепят тесемки.
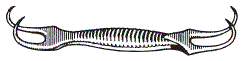
Крючок-кошка для фиксации рубца к резиновому коврику
Вскрыв брюшную стенку, накладывают на рану простерилизованный резиновый квадрат так, чтобы отверстие на нем совпадало с разрезом кожи, тесемки перебрасывают через туловище и связывают, фиксируя резину на теле. Стенку рубца прокалывают, вводят в полость акушерский крючок, которым фиксируют рубец. Далее хирург удлиняет прокол стенки рубца до половины предполагаемой длины. Начиная с верхнего участка стенки рубца, захватывает ее со стороны слизистой оболочки и пришпиливает тремя-четырьмя крючками-кошками к резиновому квадрату.
Разрез удлиняют до нижнего угла раны и дополнительно укрепляют 3…4 крючками-кошками. При этом стенка рубца довольно плотно прикрывает края раны брюшной стенки, препятствуя попаданию в рану содержимого рубца при его эвакуации и истечении.
Можно фиксировать рубец по П. А. Алексееву. Проведя лапаротомию, вводят левую руку в брюшную полость и продвигают ее до задневерхнего края рубца. Оттесняя кормовые массы, выводят часть каудо-дорсального слепого мешка рубца за пределы раны, расправляют его в виде складки в продольном направлении к краям кожной раны.
Основание этой складки покрывают стерильным полотенцем и накладывают специальный желудочный жом или лещетку.
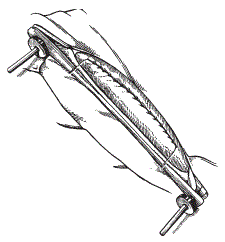
Фиксация рубца лещетками по П. А. Алексееву
Она состоит из двух деревянных, слегка изогнутых планок длиной 350 мм и шириной 20 мм, соединенных между собой винтами с гайками. На одном конце есть откидной винт, который быстро сжимает лещетку и изменяет силу сжатия складки рубца.
Вдоль складки, по ее вершине, разрезают на необходимую длину стенку рубца. Затем к краям этого разреза прикладывают клеенки (50 х 50 см), загибают их на 3…4 см в просвет рубца и фиксируют к краям специальными зажимами (языкодержатели, щипцы Израильсона, бельевые клеммы). Особое внимание надо обратить на герметичность соединения клеенок у нижнего угла раны стенки рубца. Снимают лещетки, расправляют клеенку и приступают к необходимым лечебным вмешательствам.
Закончив, хирург повторно обрабатывает руки. В это время ассистент, сложив вместе (загрязненной стороной) куски клеенки, приподнимает их и одновременно осторожно выводит из брюшной полости часть рубца, собирая его в складку. Хирург, покрыв другим стерильным полотенцем основание складки, заводит снизу бранши жома (или планки лещеток) и, сжимая их, фиксирует рубец, сближает края его раны, снимают клеенки и зашивают рану. Складку рубца тщательно обмывают от загрязнений и погружают рубец в брюшную полость. После этого закрывают рану брюшной стенки.
При фиксации рубца по П. П. Герцену (1961) через рану брюшной стенки извлекают рубец так же, как и при описанном выше способе (по П. А. Алексееву). Для фиксации рубца, изоляции брюшной полости и операционной раны предложен фиксатор ФР-1М.
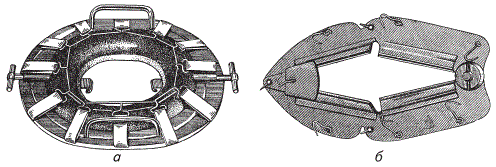
Фиксаторы рубца: а — ФР-1М (П. П. Герцена); б — К. А. Петракова
Вскрыв брюшную полость, прикладывая некоторое усилие, поочередно вправляют отвороты фиксатора за края кожной раны, чем изолируют ее и прилежащий участок операционного поля. Затем вращением двух натяжных винтов окончательно фиксируют прибор в необходимом положении. Если разрез кожи излишне длинный, его ушивают. Выведенную складку рубца сверху и снизу захватывают полюсными крючками фиксатора. Вдоль этой складки с каждой стороны укладывают ватно-марлевые салфетки, увлажненные изотоническим раствором хлорида натрия или раствором риванола (1 : 1000). Углы ватно-марлевых салфеток вправляют под резиновые кольца полюсных крючков для удержания их в необходимом положении. Рассекают стенку рубца и разрез фиксируют крючками со стороны слизистой оболочки.
Закончив манипуляции в рубце, смывают с поверхности рубца и фиксатора загрязнения, снимают складку рубца со всех крючков, за исключением двух полюсных, накладывают швы, снимают складку с полюсных крючков и вправляют рубец в брюшную полость.
При работе с фиксатором П. П. Герцена нет разрывов стенки рубца в местах укола крючков, стенки рубца зафиксированы мягко, раны хорошо изолированы.
Фиксатор рубца К. А. Петракова состоит из четырех металлических пластин — створок. Они соединены шарнирами со стопорным винтом и гайкой с барашками и образуют ромбовидной формы отверстие. На пластинах — створках и на верхнем шарнире имеются жестко закрепленные крючки, предназначенные для фиксации рубца. Кроме того, на пластинах вмонтированы резиновые вкладыши (между которыми зажимаются складки стенки рубца) и стойки (предназначены для раскрытия раны).
После лапаротомии и ревизии органов брюшной полости в рану вводят фиксатор, предварительно сведя вместе звенья створок так, чтобы края разреза брюшной стенки размещались между створками и изогнутой частью пластинок. Раздвигают звенья прибора и открывают доступ в брюшную полость. Извлекают складку рубца и фиксируют ее, смыкая звенья (пластины) прибора, завинчивают барашки шарниров. По мере рассечения стенки рубца растягивают в стороны края раны и захватывают их крючками. Раздвигают шарниры, открывая путь в рубец. Перед тем как закрыть рану, ослабляют стопорные винты, расслабляют шарниры, сближают пластины и накладывают швы на рану рубца.
Специальный фиксатор рубца И. Шутта и М. Рудича напоминает лещетки. Каждая планка лещеток состоит из двух деревянных половин, соединенных между собой подвижными шарнирами. К наружным краям всех половин планок прикреплены металлические пластинки с отверстиями для подшивания разрезанных стенок рубца. Планки лещеток на одном конце скреплены винтом с двойной нарезкой, который позволяет расширять или сближать противоположные планки лещеток и тем самым не снимать их в процессе руменотомии.
Фиксация рубца по В. Р. Тарасову (1948) обеспечивает лучшую изоляцию операционной раны при пенистой тимпании. После лапаротомии расширяют края раны брюшной стенки на ширину ладони. Выводят часть рубца из брюшной полости и его стенку подшивают к коже узловатым швом с расстоянием между стежками 4…5 см. При этом иглу проводят через серозный и мышечный слои стенки рубца. Вскрывают рубец, вывертывают его края и снова подшивают их к коже 4…6 стежками, по 2…3 стежка справа и слева.
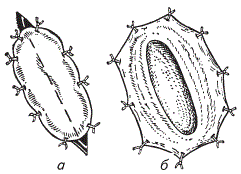
Этапы фиксации рубца по В. Р. Тарасову
Иглу проводят через слизистый и мышечный слои. При этом пищевые массы не загрязняют края раны и брюшину. Перед тем как закрыть рану, рубец обильно промывают, снимают швы, которыми была подшита к коже стенка рубца, и накладывают первый этаж шва на его рану. Рану вновь промывают, снимают второй шов, соединяющий рубец с кожей, и накладывают на рану рубца второй этаж шва.
К недостаткам этого способа можно отнести то, что на наложение швов затрачивается много времени, значительно повреждается стенка рубца и могут образоваться спайки рубца с брюшиной.
Разработаны и другие способы фиксации рубца, основанные на тех же принципах.
Разрез стенки рубца. Приступают непосредственно к руменотомии (рассечению стенки рубца). По И. И. Магде (1952) и П. А. Алексееву (1955), проводя руменотомию, захватывают и выводят каудальный участок дорсального мешка рубца и после соответствующей фиксации вскрывают его. При таком разрезе рубца в его верхнее-задней части исключается совладение и соприкосновение раны рубца с раной брюшной стенки (предупреждает образование спаек). Выполненный таким образом разрез не влечет за собой значительных нарушений иннервации и кровоснабжения (нет крупных нервов и сосудов). Если рубец чрезмерно переполнен кормовыми массами, газами (завалы, пенистая тимпания), то вывести этот полумешок трудно и небезопасно (возможны разрывы его стенки), поэтому разрезают участок рубца, который прилегает к операционной ране.
Лечебные манипуляции, удаление кормовых масс и инородных тел из рубца и сетки. Выполнив разрез рубца, в зависимости от целей удаляют часть его содержимого (20…40 л) или почти все плотные массы, оставив лишь жидкое содержимое (П. П. Герцен удалил 100 кг зерна). Однако при пенистой тимпании, кормовых отравлениях, завалах рубца желательно удалить кормовые массы полностью (иногда до 80 кг и более). Жидкое содержимое откачивают по принципу сифона, используя для этого широкий резиновый шланг.
Исследуя рубец, извлекают все свободно лежащие и вонзившиеся в него инородные тела. Считают, что песок и мелкие камешки служат причиной образования язв, поэтому их также удаляют. Инородные тела обычно находятся в сетке. Поэтому, освободив рубец от кормовых масс и инородных тел, тщательно исследуют сетку — руку продвигают по стенке рубца вниз и вперед по направлению к мечевидному хрящу. На уровне половины высоты грудной клетки находят отверстие, соединяющее рубец с сеткой. Через него попадают в полость сетки (идентифицируют по характерному ячеистому строению ее слизистой оболочки).
Инородное тело, внедрившееся в стенку сетки, обычно определяют по реакции тканей стенки сетки (они уплотнены и малоподвижны), в то время как на непораженном участке стенка легко собирается в складки. Ранящие предметы могут находиться в толще уплотненных участков, но концы их, как правило, выступают. Поэтому все уплотненные участки стенки сетки исследуют повторно и более внимательно (может залегать больше одного инородного тела). Инородные тела чаще травмируют кранио-вентральную стенку сетки, реже они внедряются у входа в книжку. Свободно лежащие металлические предметы удобно собирать магнитом, внедрившиеся — надежнее удалять рукой.
Затем определяют степень наполнения книжки и характер ее содержимого. Для этого на правой задней стенке сетки рукой нащупывают складки (пищеводный желоб). По ним ищут вход в книжку, через который пальцем определяют степень ее наполнения. При переполнении вначале делают массаж книжки через стенку рубца, затем пальцем разминают близлежащие кормовые массы и извлекают их в полость сетки, промывают через шланг 1 л 2%-ного раствора ихтиола или теплой водой. Иногда делают пункцию книжки.
Наложение швов на стенки рубца. Края раны рубца тщательно очищают и промывают. Затем рану рубца зашивают двухэтажными кишечными швами — первый шов непрерывный, «елочкой» lege artis. Чтобы предотвратить случайное выплескивание содержимого рубца, начинать шить лучше с нижнего угла раны, так как животное, устав от множества манипуляций, начинает вести себя беспокойно. Далее стенку рубца повторно обрабатывают и накладывают второй этаж — серозно-мышечный кишечный шов по Ламберу или Садовскому—Плахотину. Толстый кетгут или шелк сильно травмируют стенку рубца (вызывает слипчивое воспаление), поэтому целесообразно использовать кетгут или шелк № 2.
Зашив рану рубца, снимают фиксирующий инструмент, изолирующий материал, рану еще раз омывают раствором антисептика, опускают рубец в брюшную полость.
Наложение шва на рану брюшной стенки. Рану брюшной стенки закрывают двух- или трехэтажным швом. Начиная с нижнего угла раны, накладывают шов Ревердена на брюшину, поперечную фасцию и поперечную мышцу живота, затем внимательно наблюдают, чтобы при затягивании нити края брюшины прилегали друг к другу. Вторым — непрерывным (лучше Ревердена) или петлевидным — швом соединяют косые мышцы живота и фасцию и накладывают третий — узловатый — шов на кожу.
Можно ограничиться двухэтажным швом: первым — непрерывным — швом сшивать брюшину, поперечную фасцию и поперечную мышцу живота; вторым — узловатым — швом соединять кожу и глубже лежащие ткани, включая косую наружную мышцу живота.
Рану брюшной стенки обычно зашивают полностью, и лишь в том случае, если она загрязнена, оставляют сток или капиллярный дренаж.
Послеоперационное лечение и диета. В простых случаях (неосложненный травматический ретикулит) ограничиваются симптоматическим лечением. Если же в момент операции был установлен перитонит, назначают антибиотикотерапию и выполняют надплевральную новокаиновую блокаду по В. В. Мосину. По показаниям назначают сердечные средства, глюкозу, внутривенно вводят хлорид кальция. После окончания операции в полость рубца вводят антибродильные средства, при появлении тимпании, кормовой интоксикации применяют нейтрализующие средства, а при атониях — руменаторные.
В первый день после операции животному дают умеренное количество слегка подогретой воды. На 2-е сутки назначают диету, состоящую из небольшого количества доброкачественного сена, отмытой моркови (свеклы). Количество кормов постепенно увеличивают и на 7…8-е сутки рацион доводят до нормы. Швы снимают на 9…10-е сутки.
После руменотомии может появиться умеренная, не требующая лечения подкожная эмфизема. Иногда возникают подкожные абсцессы, значительно реже подкожные или межмышечные флегмоны, гнойные перитониты. Тогда хирургическое лечение сочетают с антибиотикотерапией, общеукрепляющей терапией. Отмечены случаи образования свищевых язв, тогда применяют оперативное лечение (иссечение, антибиотикотерапия, наложение шва).
Исход операции зависит прежде всего от стадии заболевания и состояния организма. При наличии значительных спаек, разлитых гнойных очагов, необратимых поражений внутренних органов (сердца, печени) исход руменотомии может быть неблагоприятным. Это также относится и к тяжелым случаям кормовой интоксикации. В целом же при обычном течении травматических ретикулитов, ретикулоперитонитов (особенно в начальных стадиях заболевания), завалах рубца, закупорке книжки, пенистой тимпании руменотомия обеспечивает высокий процент выздоровления.
После правильно проведенных полостных операций почти у всех коров сохраняется молочная продуктивность и воспроизводительная способность.
